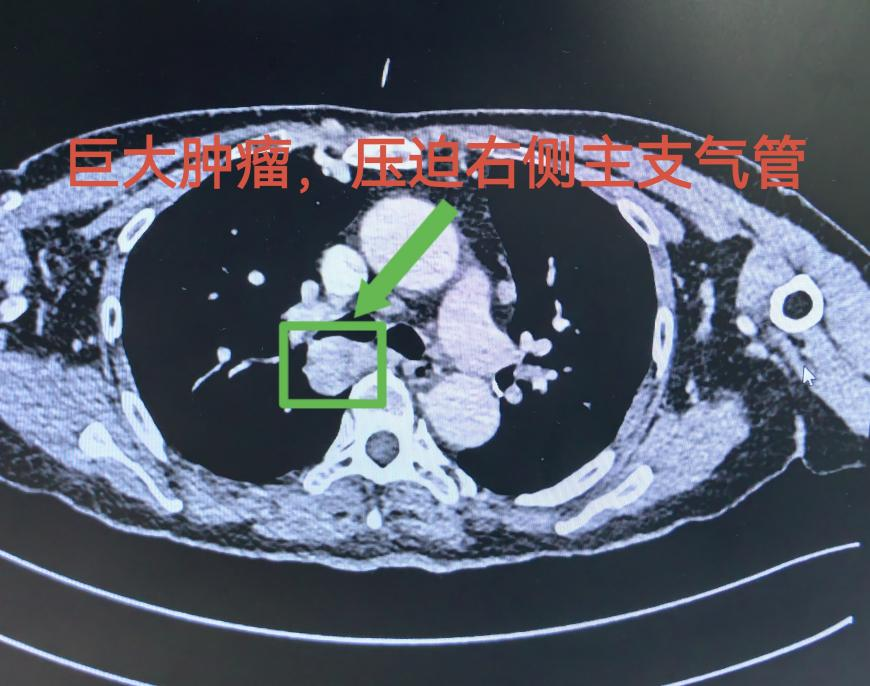
68岁的曹阿姨(化名)胸腔内长了一个巨大肿瘤,肿瘤压迫了气管,连平躺都成奢望,随时可能窒息。更为棘手的是,她只剩一半左肺,导致常规手术风险极高。
近日,在广州市第一人民医院胸外科联合重症医学科(ICU)、呼吸与危重症医学科、麻醉科等多学科团队的精密协作下,运用ECMO(体外膜肺氧合)技术化身“生命桥梁”,为胸腔镜微创手术保驾护航,成功拆除了这颗“炸弹”,让曹阿姨重新拥有了畅快呼吸的自由。
肿瘤压迫,命悬一线:连呼吸都成了奢望
十多年前,曹阿姨曾接受过左下肺叶切除术,左侧肺叶仅剩一半。这意味着,若想切除右侧肿瘤,传统的单肺通气手术方式风险极大——仅存的左肺功能可能无法支撑她在手术中所需的氧气,术中极有可能因严重缺氧危及生命。
然而,肿瘤持续压迫气管,就像一颗随时会引爆的“炸弹”,患者随时可能因气道完全梗阻而窒息。呼吸与危重症医学科为患者进行支架植入,让气管重新撑起来,病人有喘息的机会,争取手术机会。
呼吸与危重症医学科行支架植入,让气管重新撑起来
面对如此棘手的危局,医院胸外科与ICU迅速启动多学科协作(MDT)机制,组织专家进行缜密论证,最终制定了周密的救治方案:先行建立ECMO生命支持,再进行胸腔镜微创肿瘤切除术。
多学科联手,ECMO架起“生命之桥”
重症医学科ECMO团队率先为曹阿姨成功建立了VV-ECMO(静脉-静脉体外膜肺氧合)。这台“人工心肺机”立即发挥了关键作用,稳定地替代了患者自身的肺功能,将她的血氧饱和度稳稳维持在95%以上,为后续手术创造了一个至关重要的安全窗口。
有了ECMO的全程“保驾护航”,术中可能出现的缺氧风险被有效规避。
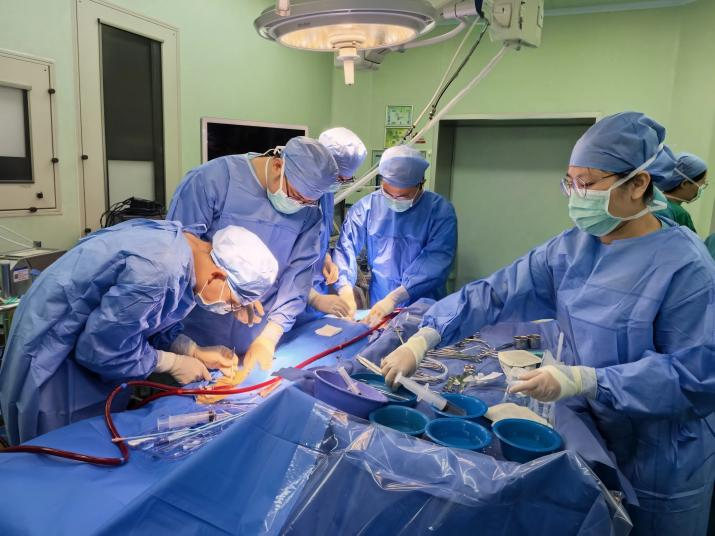
重症医学科(ICU)ECMO团队实施VV-ECMO技术支持
微创精准施术,巧破“肿瘤困局”
在ECMO的强力支持下,胸外科谢建将主任团队采用先进的胸腔镜微创技术进行手术,在高清放大视野下,手术团队如同进行精密的“拆弹”作业,小心翼翼地分离肿瘤与气管、大血管的致密粘连。
凭借精湛的技术和丰富的经验,团队成功完整切除了右上肺直径约3.5cm的肿瘤,并精准移除了一枚直接压迫气道的直径3cm的肿瘤。整个手术过程出血量少,创伤极小,充分展现了微创手术的优势。
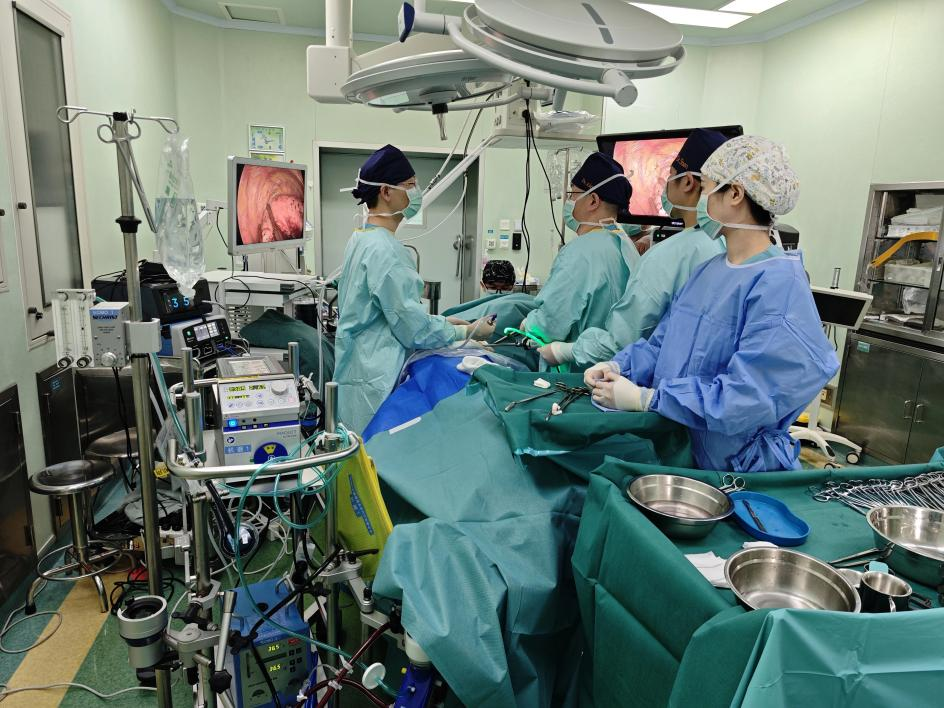
胸外科谢建将主任团队对肿瘤进行精准切除、解除气管压迫
无缝监测护航,快速康复显成效
手术的成功离不开全程的严密监护。麻醉科团队运用脑氧饱和度监测联合血气分析,时刻紧盯患者的生命体征变化。ICU团队则根据实时监测数据,动态精准地调整ECMO的流量,确保手术全程平稳顺畅。
术后第二天,曹阿姨生命体征稳定,ECMO装置顺利撤除。术后72小时,胸腔引流管也成功拔除。在胸外科护理团队的精心照料和指导下,曹阿姨积极进行呼吸功能锻炼,康复进程显著加快。
多学科融合实现“1+1>2”
✅术前精准评估:结合增强CT,明确肿瘤血供及毗邻关系,规避异常血管破裂风险。
✅术中快速响应:ECMO团队全程驻守手术室,应对循环波动;胸外科利用胸腔镜辅助,精准、安全切除肿瘤,极大缩短手术时间。
✅术后加速康复:术后24小时撤离ECMO,72小时拔除胸腔引流管。
✅胸外科护理团队精心护理:后转回胸外科普通病房,在胸外科专业护理团队的精心护理下,帮助曹阿姨进行呼吸训练、加快康复。

胸外科、重症医学科团队与曹阿姨合影
出院前夕,曹阿姨已经能够自如活动,不再需要吸氧辅助。她感慨的表示:“终于能躺平睡个安稳觉了!感觉呼吸又像年轻时一样轻松了!” 后续随访显示,她的肺功能恢复良好,生活质量也得到了很大的改善。
开辟复杂病例治疗新路径
突破“手术禁区”
在ECMO支持下,创新运用胸腔镜微创手术于高龄、既往肺切除史、心肺功能储备差等传统意义上的“手术禁忌”患者,为胸外科急危重症患者开辟了新的治疗路径。
多学科协作典范
胸外科、ICU、麻醉科等多学科团队深度协作,实现了围术期全流程、精细化管理,显著降低了并发症发生风险。
引领学科发展
微创胸腔镜技术联合ECMO等高级生命支持技术,有力推动了医院胸外科向“精准化、微创化、快速康复”方向转型,大大提升了复杂手术的成功率和患者的康复质量。

